神経因性膀胱は、膀胱または尿道括約筋の機能不全による排尿行為を制御することができないことであり、領域の筋肉が適切に機能しないようにする神経の変化から、ホルモンの変化、膀胱の炎症または感染などの領域を刺激する。
神経原性膀胱は、泌尿器科医による評価の後に定義され、泌尿器科医によって評価され、その原因を決定し、泌尿器科医がそのタイプであるかどうかを定義する。
- Hypoactive :筋肉が適切な時間に収縮できないとき。
- 多動性 :筋肉の過剰な収縮および尿の不随意の喪失がある場合。
医師は、膀胱のタイプから、例えば、物理療法、膀胱カテーテルの使用または手術に加えて、オキシブチニン、トルテロジンまたはボツリヌス毒素の適用などの薬物の使用を含む治療の選択肢を定義することができる。

主な症状
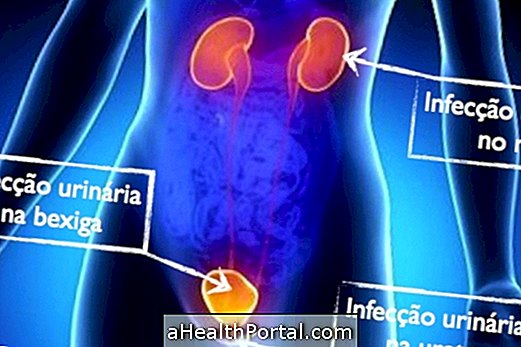
神経原性膀胱には、膀胱または尿道括約筋に関連する筋肉を制御する神経に変化があり、適時に弛緩または収縮することはできません。
従って、この変化を有する人は、彼の意志に従って、調整された方法で排尿する能力を失う。 変化のタイプに応じて、神経原性膀胱は、
多動性膀胱
膀胱が無意識に収縮するため、痙性膀胱または神経膀胱とも呼ばれ、予期せぬ不適切な瞬間の尿喪失を引き起こします。
- 症状 :尿失禁、頻尿および低尿、膀胱領域の痛みまたは灼熱感、排尿能力の喪失。
過活動膀胱は女性においてより一般的であり、閉経におけるホルモンの変化、または妊娠中の子宮の拡大によって刺激され得る。 過活動膀胱を特定する方法の詳細はこちらをご覧ください。
2.低活性膀胱
膀胱は自発的に収縮することができないか、または括約筋が弛緩することができず、尿貯留を適切に排除する能力がないため、弛緩性膀胱としても知られている。
- 症状 :排尿後に膀胱が完全に空になっていない、排尿後に水滴がつく、または尿漏れがあると感じる。 これにより、尿路感染の機会が増え、腎機能が低下するため、できるだけ早く治療を開始する必要があります。

考えられる原因
神経原性膀胱の原因は:
- 尿路感染または閉経などのホルモン変化に起因する膀胱の刺激;
- 脊髄癒着に起こるような遺伝的変化;
- 神経学的可逆性疾患、例えば、神経嚢胞症または神経皮膚症;
- 椎間板ヘルニアによる腰部領域の神経圧迫;
- 対麻痺または四肢麻痺の原因となる脊柱損傷の事故。
- 多発性硬化症またはパーキンソン病のような変性神経学的疾患;
- 脳卒中後の神経学的関与;
- 糖尿病による末梢神経障害;
- 炎症、感染、または一般的な神経学的変化によって引き起こされる膀胱の弾性の喪失。
男性では、拡大した前立腺は、多くの神経原性膀胱症状を模倣することができ、変化した泌尿器系機能の重要な可逆的原因である。
診断の確認方法
泌尿器科医は、神経因性膀胱を診断するために、尿路の機能を観察できる検査を要求することに加えて、患者の病歴、症状の詳細、身体検査を評価する。例えば、超音波検査、造影検査、尿道検査および尿行検査排尿時の尿中の筋肉の収縮を評価することができる。
治療はどのように行われますか?
神経原性膀胱の治療は複雑であり、
- グルタメート、セロトニン、ノルアドレナリン、ドーパミン、γ-アミノ酪酸(GABA)のような神経伝達物質に作用する他の作用物質に加えて、副腎皮質アゴニスト型の薬剤 、例えば、塩化ベタネコール、オキシブチニン(Retemic)またはトルテロジンなどの抗ムスカリン剤の使用。 )、それぞれの場合に応じて使用される。
- ボツリヌス毒素(ボトックス) 。一部の筋肉の痙攣を軽減するのに使用できます。
- 患者自身が定期的に(1日4〜6回)使用し、膀胱を空にした後に取り除くことができる膀胱カテーテル通路である断続的プロービング;
- 外科手術は、膀胱の機能を改善するか、または腹壁に形成された外部開口(人工肛門)に尿をそらすことができる。
- 理学療法 、骨盤底を強化するための練習。 尿失禁のための理学療法がどのように行われているかをご覧ください。
治療のタイプは、その解決策を見て、病気の原因に依存します。 しかし、これが不可能な場合、医師は人の生活の質を改善し、感染や腎障害が繰り返されるのを避けるために、治療の組み合わせを示すかもしれません。
このビデオでは、骨盤底を強化し、神経原性膀胱を避けるためにエクササイズを行う方法を見てみましょう:

神経原性膀胱治癒ですか?
神経因性膀胱は、例えば、尿路感染症または神経嚢胞症などの可逆的原因によって引き起こされた場合に治療することができ、治療後の改善を示す。
しかし、多くの場合、神経原性膀胱は治療法はありませんが、治療は筋緊張の改善、症状の緩和、生活の質の改善に役立ちます。 このためには、泌尿器科医と、場合によっては神経科医とのフォローアップを行うことが重要です。