エディターズチョイス
ほとんどの訪問
 血と嘔吐:何ができるか知る
血と嘔吐:何ができるか知る
一般的な練習 胃炎と潰瘍の食事療法(メニュー付き!)
胃炎と潰瘍の食事療法(メニュー付き!)
食事と栄養 歯痛治療のための4つの自然療法
歯痛治療のための4つの自然療法
家庭の救済 淋病、症状、治療と予防とは何ですか?
淋病、症状、治療と予防とは何ですか?
親密な生活 Rozerem:不眠症の治療のため
Rozerem:不眠症の治療のため
と薬
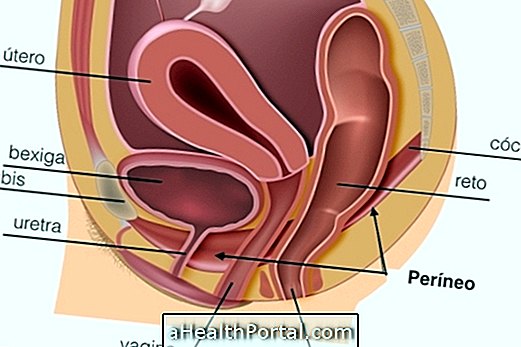
受胎は、妊娠の始まりを示し、精子が卵子を受精させる時に起こる瞬間です。 計算するのはむしろ困難なので、卵子の受精が起こっていなければならないので、受胎日の結果は一般に特定の日ではなく10日の間隔で与えられる。 受胎期間を計算するには2つの主要な方法があります: 最後の月経を通じて計算する この受胎は、通常、月経の初日の約11〜21日後に起こります。 したがって、最後の月経の最初の日を知って、女性は受胎が起こった可能性のある10日間の期間を推定することができます。 最後の月経の最初の日に11日と21日を追加するだけです。 たとえば、最後の月経が3月5日に出現した場合、3月16日から26日の間に収縮が起こったはずであることを意味します。 2.納期の見積もりで計算する このテクニックは、最後の月経の日付までの結石のテクニックと似ており、特に最後の月経の最初の日であったときに覚えていない女性に使用されます。 したがって、出産のための医師によって推定された日までに、それが最後の月経の最初の日であったかどうかを知ることが可能であり、その後、受胎の時間間隔を計算することが可能である。 医師は、通常、最後の月経の最初の日の後に40週間の誕生を推定するので、納品時にそれらの40週間を撤回する場合、前回の月経期間の最初の日妊娠の この情報により、受胎後10日間を計算し、その日に11〜21日を追加すること
ほとんどの場合、性交は、妊娠中に、赤ちゃんや妊婦に何の危険もなく、女性と夫婦にさまざまな健康上の利益をもたらすだけでなく、維持することができます。 しかし、特に、流産のリスクが高い場合や、女性が胎盤剥離に苦しんでいる場合など、緊密な接触を制限する場合があります。 したがって、妊娠の第1三半期の早い時期に性交を避けるべき女性がいる一方で、妊娠後期にこの種の活動を避けなければならない人がいる。 密接な接触を制限するかもしれない問題のいくつかは次のとおりです。 プラセンタ・プレビア; 説明できない膣出血; 子宮頸管の拡張。 子宮頸部不全; 胎盤破裂; 膜の早期破裂; 早産。 さらに、男性と女性の両方に性行為感染症がある場合は、症状が発症したときや治療が完了するまで、密接な接触を避けることも勧められます。 いずれにせよ、産科医は、子宮の収縮を引き起こす可能性があるため、いくつかの合併症では性的刺激を避ける必要があるかもしれないので、親密な接触のリスクとどのような注意を払うべきかについて女性に助言するべきである。 関係を避けるべきであるという兆候 妊娠中の女性は、関係の後に重度の痛み、出血または異常な膣分泌物のような症状が現れるときに、産科医に任命しなければならない。 これらの兆候は、妊娠を危険にさらす可能性のある合併症の発症を示す可能性があるため、評価する必要があります。 したがって、医師の
事実、すべての医薬品は妊娠中は禁忌であり、医師の監督下でのみ使用するべきです。 妊娠中に薬が抱えるリスク/利益を評価するため、FDA(食品医薬品局)はリスク分類を作成しています。 FDAによると、DまたはXリスクに分類される薬物は、胎児の発育不良または妊娠中絶を引き起こす可能性があり、妊娠中の使用が推奨されない薬物が研究の不足のためにリスクBおよびCにあるため、妊婦に したがって、妊娠中にリスクAを有する薬物のみが使用され得るが、常に産科医の指導のもとに使用される。 薬が持っているリスクに関する情報は包装小冊子に記載されているので、妊婦は妊娠中に医師が処方した医薬品のみを服用するだけでなく、パッケージのリーフレットを読んでリスクがあるか、副作用発生する。 処方箋のみの薬 危険性に応じた医薬品の分類 医薬品の分類は次のことを示している: リスクA - 女性にはリスクの証拠はありません。 十分に管理された研究は、妊娠の第1三半期の問題を明らかにしておらず、第二および第三三分の一に問題の証拠はない。 例 :葉酸、レチノールA、ピリドキシン、ビタミンD3、リオチロニン。 リスクB - 女性に適切な研究はない。 動物実験では、リスクは見られなかったが、特に妊娠の最後の3ヶ月間に、女性において確認されなかった副作用が見出された。 例: Benzatron、Gamax、Keforal、Simvas
妊娠中の濡れたパンティーでの滞在は、親密な潤滑の増加、不随意の尿の喪失、または羊水の喪失を示し、これらの状況のそれぞれを特定する方法を知るためには、パンティーの色と匂いに注意する必要があります。 第1または第2期に羊水を失っている可能性があると思うときは、赤ちゃんの発達と成長を阻害する可能性があるので、液体がなくなると直ちに救急室または産科医に行くことをお勧めします。 私が羊水を失っているかどうかを知る方法 ほとんどの場合、羊水の喪失は、膀胱上の子宮の重さのために起こる尿の不随意の喪失と混同されるだけである。 羊水の喪失、尿の喪失、または単に膣の潤滑を増やしているかどうかを知る良い方法は、パンティーに親密な吸収剤を入れ、液体の特性を観察することです。 通常、尿は黄色く匂いがしますが、羊水は透明で無臭であり、親密な潤滑は無臭ですが、繁殖期のように卵白の外観を持つことができます。 羊水の損失の主な症状および兆候は以下のとおりである: パンティーは濡れるが、液体には匂いも色もない。 パンティーは1日に1回以上濡れます。 子宮の動きが減ったとき、体液の損失が大きくなったとき。 高血圧、糖尿病、狼瘡などの危険因子を持つ妊婦は、羊水の喪失の可能性が高いですが、これは妊婦にとっても起こります。 妊娠中の尿の無意識的な喪失を特定する方法と、妊娠を制御するために何をすべきかを学ぶ。 あなたが羊水を失っ
妊娠中の尿路感染症の治療は、通常、医師が尿検査によって診断を行った後、約7〜14日間、産科医によって処方されたセファレキシンまたはアンピシリンなどの抗生物質で行われる。 妊娠中に尿路感染症を治療するための抗生物質の使用は、赤ちゃんに害を及ぼす可能性があるため、すべての抗生物質を使用できるわけではないため、医学的指導のもとでのみ行うべきです。 したがって、セファレキシンまたはアンピシリンに加えて、妊娠中の尿路感染症の治療のための最も示唆された救済策は、以下を含む: アモキシシリン; セフトリアキソン; Ceftazidime; ニトロフラントイン; マクロダンティーナ。 妊娠中の尿路感染の治療は、たとえ症状を引き起こさないとしても治療を行うことが重要です。治療を行わないと、腎臓の問題や早産や流産を引き起こす可能性があるからです。 妊娠中の尿路感染症に対するホームトリートメント 医師の処方を補うために、クランベリージュースを摂取することもできます。これは消毒作用と収斂作用があります。 ジュースを作る方法を知るには:尿路感染のための自然療法。 栄養補給がより速く癒すのを助ける方法はここにあります 妊娠中の尿路感染治療中には、次のようなケアをすることも重要です。 1日当たり1.5〜2リットルの水、ココナッツウォーター、天然ジュースまたは紅茶を飲む。 妊娠中の女性が取れないお茶を見てください。
脚と足は、体内の体液や血液の量が増え、骨盤領域のリンパ管で子宮が作る圧力のために、妊娠時に腫れます。 通常、脚と足は5ヶ月目以降より腫れ始め、妊娠の終わりにはより頻繁になります。 しかし、出産後は、たとえ病院にいるときでも、足と足がかなり腫れて帝王切開後に一般的になっているのが普通です。 いずれの場合でも、これらのヒントを適用することができます。 妊娠中の足の腫れを和らげる8つの方法 最良の選択肢は次のとおりです。 液体の保持を減らすことによって腎機能を改善するので、 多量の水 を 飲む 。 彼らは血管を圧縮して腫れを防ぐので、 靴下を着用してください 。 太陽が弱いときは早朝または午後遅く、循環が良くなるので 軽い散歩を して ください 。 熱にさらされること を 避け 、横になるたびに、高いクッションの上に足を置き、心臓への血液の戻りを促進する。 ミント入りパッションフルーツジュース:ミント 3葉と水1/2杯の1パッションフルーツのパルプをミキサーで叩きます。 フィルタリングしてすぐに実行してください。 レモングラスを含むパイナップルジュース:ミンライドレモングラスの 1つの葉で3つのパイナップルスライスをミキサーで叩きます。 すぐに濾過して飲む。 脚をオレンジ色の葉で塩水ですすぎます: 2リットルの水にオレンジ色の20の葉を入れて沸騰させ、次に冷たい水を加えて溶液が暖かくな
妊娠中の下剤の使用は蓄積された腸ガスを排除し便秘を和らげる良い方法ですが、腸がそれに慣れないように一貫して使用すべきではありません。 そうすれば、妊娠中の女性は、下剤を使用しようとする前に、より多くの繊維が豊富な食品や飲料水を食べるなど、腸を空にするより自然な方法を試すことが最善です。 便秘と戦う自然な方法をチェックしてください。 妊娠中に下剤を使用する時期 繊維の消費と水の消費が便秘の結果をもたらさなかった場合、下剤を使用することができますが、下剤のタイプをとる前に常に産科医に相談してください。 最高の下剤は何ですか? 産科医の中には、経口使用のための緩下剤を推奨していますが、効果を発揮するにはしばらく時間がかかります。他の人は、身体に吸収されず、より速い効果を持つ座薬の一種であるマイクロクリスタを推奨しています。 もっとも推奨されるのはグリセリンをベースとしたもので、便を湿らせ、その排泄を促進し、最も古い乾燥した便でも良好な結果をもたらす。 妊娠に適したマイクロクリスタルがいくつかありますが、これは乳児にダメージを与えないためです。例としてはクエン酸ナトリウム(マイクロラックス)とくぼみです。 妊娠中に下剤を使用するリスクはありますか? 妊娠中に非常に強い下剤を飲むか、または軽度の下剤を長期間使用する主なリスクは、ミネラルの脱水および不均衡のため、いくつかの重要なビタミンの吸収を
妊娠中の避妊薬の使用は、赤ちゃんの発症に影響しないので、妊娠の最初の数週間中に服用した場合、彼女が妊娠しているかどうか分からなかったとき、彼女は医者に伝えるべきですが、心配する必要はありません。 しかし、これにもかかわらず、女性が発見すると直ちに、ピルが30日以上使用されたときに起こりうる変化があるため、妊娠を避けるべきである。 妊娠中に避妊薬を摂取しても流産は起こりませんが、女性がミニパルと呼ばれるエストロゲンのみの丸薬を服用すると、卵管に発生し、子宮外妊娠であることが妊娠の危険性を高める可能性があります。赤ちゃんの人生と両立せず、母親の命を危険にさらすため、直ちに治療が必要な深刻な病気です。 子宮外妊娠の原因を認識し、その原因を知る方法を学びます。 赤ちゃんに何が起こるか あなたが妊娠について知らなかった時期に、妊娠の最初の週にのみ避妊薬を服用しても、赤ちゃんには危険はありません。 赤ちゃんが低出生体重で生まれたり、妊娠38週前に生まれる可能性が高いという疑いがあるが。 エストロゲンとプロゲステロンであるこの薬剤のホルモンは、乳児の性器の形成や尿路の欠陥に影響を与えることがあるため、妊娠中の避妊薬の長期使用は危険です。しかし、これらの変化はほとんど起こりません。あなたは簡単に休むことができます。 あなたが妊娠していると思われる場合はどうすればいいですか? あなたが妊娠している疑い
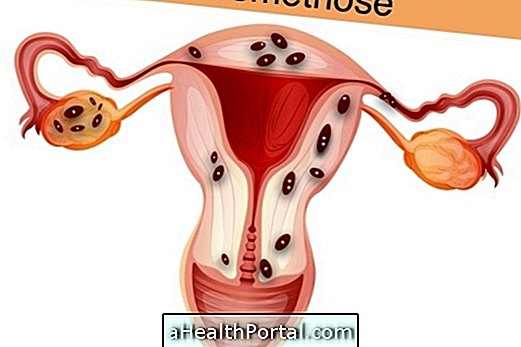
一般に、妊娠の最後の月および母乳育児中の子宮内膜症は後退し、腹痛を緩和する傾向があります。 しかし、子宮内膜症は出産後に戻ってくるかもしれないし、特に妊娠の最初の3ヶ月間に症状の悪化を経験する女性もいるかもしれない。 妊娠は子宮内膜症を治すか? 通常、妊娠は、妊娠の最後の月間に子宮内膜症の症状を改善する。 しかし、女性の中には、特に最初の数ヶ月間に症状の悪化を経験する人もいます。 この改善の原因は分かっていませんが、有益な効果は、妊娠中に産生される高レベルのプロゲステロンによるものであり、子宮内膜症の病変の成長と発達を抑制し、 。 有益な効果はまた、妊娠期間中に月経がないことに起因する可能性がある。 最初の数ヶ月の症状の悪化は、組織損傷を引き起こす子宮の急速な成長と、症状を悪化させる可能性のある高濃度のエストロゲンに起因する可能性があります。 妊娠中の子宮内膜症の改善を経験した女性にとって、これらの有益な効果は一時的なものであり、子宮内膜症の症状は妊娠後に戻ってくる可能性があることを知っておくとよいでしょう。 しかし、母乳育児中は、エストロゲンの卵巣放出を抑制し、排卵や子宮内膜症の発育を抑制するため、症状も減少する可能性があります。 子宮内膜症は妊娠を困難にするか? 子宮内膜症は、特に子宮内膜組織が卵管に付着し、成熟した卵子が子宮内に進入するのを妨げ、受胎を妨げる場合、妊娠を困難にす
骨盤床運動としても知られているケーゲル練習は、尿を制御し親密な接触を改善するのに役立つ子宮と膀胱を支える筋肉を強化します。 妊娠中にこれらの練習を練習することは、赤ちゃんを強制的に強制して痛みや労働時間を減らす必要があるときに、正常な誕生のための訓練に役立ちます。 どの筋肉を収縮させるかを知る方法 収縮を適切に行う方法を理解するには、指を膣に挿入して指を絞る方法があります。 筋肉を特定するもう一つの良い方法は、尿のジェットを止めることを試みるためにおしっこすることです。 しかし、尿路感染症の原因となる尿中に尿が戻ってくる可能性があるため、この運動を完全膀胱で行うことはお勧めしません。 収縮がどのように行われるべきかを特定する際には、腹部を収縮させたり、肛門周囲の筋肉を収縮させることによって余分なエネルギーを消費しないように、腹部をあまり収縮させないようにしなければならない。 いずれにしても、婦人科医、産科医、または理学療法士は、相談の中で、どのようにして正しく練習を行うことができるのかを直接指示することがあります。 骨盤の床の練習をする方法 妊娠中に骨盤底を強化するには、妊娠している女性が次のことを行う必要があります: おしっこを空にして、おしっこを完全に排除してください。 これらの同じ骨盤筋を10秒間契約する。 5秒間リラックスしてください。 運動は、1日あたり約100回の収縮を行
産褥期は、母乳育児からどのようにして行われるかに応じて、産児の日から妊娠後の女性の月経期間の復帰までの産後期間であり、45日間持続する。 産褥は3つの段階に分けられる: 初期産褥: 産後1日目から10日目 後期産褥期: 産後11日〜42日 遠隔産褥期: 出生後43日目から 産褥期は約40日間続き、避難所または検疫期間としても知られています。 産褥期に、女性は多くのホルモン、肉体的および情緒的変化を経験する。 現時点では、実際には出産後に始まり、平均して15日間続き、徐々に減少していく豊富な出血である「月経」のようなものが必要です。 当初、血液は妥当な量の生きた赤で、日々の経過と共に量は減少し、その色は暗くなり、完全に消えるまで茶色の色調または黄色がかってきます。 産褥期に必要なケア 直腸出産では、出産後最初の数時間で起床して歩くことが重要です。 血栓症のリスクを減らす。 腸内輸送を改善する。 女性の福利に貢献する。 さらに、産科医または婦人科医との間に、子宮が適切に治癒しており、感染がないかどうかを確認するために、出産後6または8週間に女性と同席する必要があります。 プエルペリアムの間に何が起こるか 1.ママ 妊娠中の乳房は、乳房がよりいっそう可鍛性であり、不快感もなく、通常は牛乳で満たされているため、より硬くなります。 女性が授乳できない場合、医師は牛乳を乾燥させる薬を指示すること
産後ガードルは、女性の臓器を適切に再配置し、腫脹を軽減し、特に帝王切開後に体のより良いシルエットを与える女性の移動や咳や運転の自信を与えてくれるので推奨されます。 ストラップを着用していないと、帝王切開部位に体液が蓄積する漿液腫が形成されるため、出産前のバンドと脊柱を使用する前に医師と話をすることが非常に重要です。 詳細はSeromaでご覧ください。 しかし、トレッドミルの継続的または長期間の使用は、腹筋の動きを妨げ、運動中などの血流を妨げる可能性があるため、お勧めしません。 したがって、ストラップは昼間と夜間にのみ使用し、ジムでは使用しないで、最大3ヶ月間使用してください。 産後ベルトモデル 購入するストラップを選択する前に、それぞれのケースでどれがより快適であるかを知るために、異なるモデルを着用することをお勧めします。 通常、最も快適なのは、ストラップを片手で取り外せるようにするものです。いつも持ち歩く必要がないので、トイレに行くとずっと楽になります。 ハイウエストストラップ 授乳用バストストラップ 脚とブラケット付きストラップ ベルクロストラップ 産後テープを使用する時期 赤ちゃんが生まれたら直ちに産後のストラップを使用することをお勧めします。 通常、女性が安定していて単独で立つことができると感じると、彼女はシャワーを浴びてからテープをドレスすることができます。 ストラップは、
出産後48時間以内に発生する可能性のある稀な状態です。 妊娠中に子癇前症と診断された女性では一般的ですが、肥満、高血圧、糖尿病、40歳以上18歳未満などのこの疾患に有利な特性を有する女性にも現れる可能性があります。 女性が高血圧で発作を起こす可能性がある状態の痙攣は、昏睡状態になり、致死的であり、妊娠20週後、出産中、または出産後に出現することがある。 妊娠中または妊娠中のいつでも、子癇前症と診断された女性は、改善の兆候が認められるまで入院し続けるべきです。 一般に、治療は、主に硫酸マグネシウムを用いた薬物で行われ、発作を減少させ、昏睡を予防する。 産後子癇の主な症状 産後子癇は、通常、子癇前症の重度の症状である。 分娩後子癇の主な症状は次のとおりです。 気絶; 頭痛; 腹痛; ぼやけたビジョン。 痙攣; 高血圧; 体重増加; 手足の腫れ。 尿中のタンパク質の存在; 耳に響く。 嘔吐。 子癇前症は、妊娠中に起こりうる状態であり、妊娠中の高血圧、140×90mmHgより大きい、尿中のタンパク質の存在および体液貯留による腫脹を特徴とする。 子癇前症が正しく治療されないと、子癇前症が最も重篤な状態に進行することがあります。 子癇前症についての詳細をご覧ください。 出産後に子癇はどのように起こるのですか? 分娩後子癇前症の発症に有利な主な要因は次のとおりです。 肥満; 糖尿病; 高血圧; 食
子癇前症は妊娠の重大な合併症であり、発作が繰り返され、続いて昏睡が続き、未治療のまま放置すると致命的となり得る。 この病気は、妊娠の最後の3ヶ月でより一般的ですが、妊娠20週後、服用時、または服用後までいつでも発生することがあります。 子癇前症は、子癇前症の重大な症状であり、高血圧、140×90mmHgを超える血液媒介性疾患、尿中のタンパク質の存在、体液貯留に起因する体の腫脹などがありますが、子癇前症の女性のすべてが、この病気から子癇に進行しているわけではありません。 子癇前症を特定する方法と、それが重大になる可能性がある時期について学びます。 主な症状 子癇の症状には、 痙攣; 重度の頭痛; 高血圧; 液体保持による迅速な体重増加; 手足の腫れ。 尿によるタンパク質の損失; 耳に響く。 重度の腹痛; 嘔吐; ビジョンが変わります。 子癇の痙攣発作は通常一般化され、約1分間持続し、昏睡状態に進行することがある。 考えられる合併症 子癇前症は、特に確認されるとすぐに迅速に治療されない場合、いくつかの合併症を引き起こす可能性があります。 主な合併症の1つは、HELLP症候群であり、赤血球が破壊され、血小板が枯渇し、肝細胞が損傷し、血液検査で肝臓酵素およびビリルビンが増加する、血液循環の重度の変化を特徴とする。 HELLP症候群がどのようなもので、どのように治療するかについて詳しく学んでく
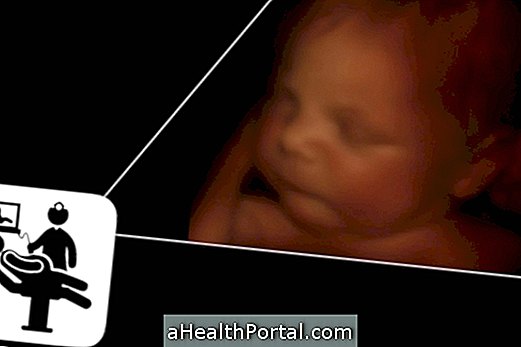
3Dまたは4D超音波検査は、出生前ケア週26および29の間に行うことができ、両親の好奇心を軽減するだけでなく、病気の存在および重症度を評価するために使用されます。 3D検査では、赤ちゃんの体の詳細が表示され、顔や性器をよりはっきりと見えるようになります。4D試験では、明確な機能に加えて、母親の腹部にある胎児の動きを視覚化することもできます。 超音波の赤ちゃん3D画像 3Dおよび4D超音波価格 これらの試験は約200〜300レアの費用がかかり、特別な準備の必要なしに従来の超音波と同じ方法で行われます。 ただし、腹部に保湿クリームを使用したり、試験前日に多量の体液を摂取しないようにすることをお勧めします。 3Dと4Dの超音波を行うタイミング 赤ちゃんがすでに育っていて、母親の腹にまだたくさんの羊水がある場合、3Dおよび4D超音波を行うのに最も良い時期は妊娠26週から29週です。 この期間の前に、胎児はまだ非常に小さく、皮膚の下に脂肪がほとんどなく、その特徴を視覚化することが困難になり、30週間後に赤ちゃんは非常に大きく、多くの空間を占め、動き。 画像が良く見えない場合 3D / 4D超音波画像は、以下の場合に良好に見えないことがあります。 赤ちゃんは母親の背中に面していて、医者が顔を特定できないようにしています。 赤ちゃんは顔の手前に手足や臍帯を持っています。 羊水はほとんどありません。
子癇の治療は、静脈中の硫酸マグネシウムの投与、水の摂取および休息からなる。 さらに、問題が続く場合には労働を誘導し、翌日に治療を続ける必要があるかもしれません。 子癇前症は、妊娠中に起こる重大な問題であり、高血圧、体内での腫れ、発作および昏睡などの症状を引き起こし、未治療のまま放置すると致死的であり得る。 この問題は、妊娠の最後の3ヶ月でより一般的ですが、この期間の前に、出産または出産時に現れることがあります。 子癇についてもっと学んでください。 治療はどのように行われますか? 子癇前症は、一般的な動脈性高血圧症とは異なり、利尿薬や塩分の少ない食事に反応しないため、治療は以下のようになります: 1.硫酸マグネシウムの投与 静脈内での硫酸マグネシウムの投与は、けいれんおよび昏睡を制御するように働く子癇の場合に最も一般的な治療である。 治療は入院後に行うべきであり、硫酸マグネシウムは医療従事者によって静脈に直接投与されるべきである。 2.休憩 入院中は、赤ちゃんへの血流を改善するために、妊娠した女性はできるだけ安静にしておくことが望ましいです。 3.出産の誘発 出産は子癇前症を治す唯一の方法ですが、誘発は投薬によって遅らせて、赤ちゃんができるだけ多く発達するようにすることができます。 したがって、臨床的治療中に、6時間ごとに毎日、子癇の進行をモニターするために臨床検査を実施すべきであり、
アモキシシリンは、妊娠中のどの段階でも安全に使用できる抗生物質であり、カテゴリーBの薬物群、すなわち、妊婦または乳児にリスクまたは重篤な副作用が観察されない薬物群の一部です。 この抗生物質は、尿路感染症、咽頭炎、扁桃炎、副鼻腔炎、耳炎、肺炎などの細菌によって引き起こされる様々な感染症に対して効果的な、ペニシリン科の一部である。 Amoxicillin Bullにおけるアモキシシリンの適応と効果の詳細をご覧ください。 しかし、妊娠中の医薬品の使用は、医療上の監督下でのみ行うべきであり、厳密に必要ならば、リスク/利益を慎重に評価した上で行うべきであることを覚えておくことは重要です。 取る方法 妊娠中のアモキシシリンは、医師の助言を受けた後にのみ使用するべきであり、さらにその用量および使用方法は、感染のタイプおよび各人のニーズに応じて異なる。 一般的に、推奨用量は次のとおりです。 成人 :250 mg、1日3回、8時間ごと。 必要であれば、医学的指示に従って、この用量は、8時間ごとに1日3回500mgに増量することができる。 いくつかのケースでは、医師は、その効果を増強するために、アムモシシリンとClavulonateとの併用を示すこともある。 アモキシシリン/クラブラン酸の効果と適応についての詳細をご覧ください。 なぜアモキシシリンは妊娠中に安全ですか? FDA分類によれば、アモキシシリ
子癇前症は妊娠の合併症であり、胎盤血管の発達、血管内の痙攣、血液凝固能の変化および血液循環の低下につながる問題のために発生するようである。 症状は、妊娠中、特に妊娠20週後、娩出時または授乳後に起こることがあり、高血圧、140×90mmHgを超える、尿中のタンパク質の存在、および体重の保持による体の腫脹液体。 妊娠中の子癇前症のリスクを高める条件のいくつかは、女性が最初に妊娠したとき、35歳以上17歳未満のとき、糖尿病、肥満、双生児を妊娠しているとき、または腎臓病の病歴があるとき、高血圧または以前の子癇前症であった。 子癇前症には2つのタイプがありますが、最も危険なのは子癇前症であり、これは子癇前症であり、これは未治療時に母親と赤ちゃんの死につながる可能性があります。 子癇を特定する方法とそのリスクについて教えてください。 軽度の子癇前症の症状 軽度の子癇前症の症状には、 140×90mmHgに等しい血圧; 尿中のタンパク質の存在; 突然の体重増加、例えば1〜2日で2〜3kg。 少なくとも1つの症状がある場合、妊娠中の女性は救急室または病院に行き、血圧および血液検査と尿検査を行い、子癇前症があるかどうかを調べる必要があります。 軽度の子癇前症の治療法 妊娠中の女性が子癇前症を患っている場合は、低塩食で家庭で治療を開始し、1日2〜3リットル程度の水分を摂取して休み、妊婦は寝なければなり
子癇前症の治療法は、母親と乳児の安全を確保することを目指し、病気の重症度、妊娠期間、産科医の評価中に観察される臨床的状態を考慮する。 通常、安静は産科医、赤ちゃんの状態の絶え間ない評価、ヒドララジンやメチューダなどの抗高血圧薬の使用、さらに重篤な場合には出産の予知によって示されます。 それは、通常、妊娠20週後に妊娠した100人の女性約7人で起こり、最初の妊娠または既に高血圧を患っていた女性でより一般的であり、高血圧、全身の腫脹尿中のタンパク質の存在、頭痛、視力のぼけ、または血液検査の変化が含まれる。 子癇前症およびそのタイプを特定する方法の詳細については、妊娠中児の症状をチェックしてください。 治療の主な形態は産科医によって示され、以下を含む: 1.軽い子癇前症 この場合、通常は次のようになります。 塩分制限のない通常の食事。 残り; 尿中の血圧およびタンパク質量の測定; 週に少なくとも2回、医学的な再評価。 その期間に病気が悪化している場合は、病院の入院と妊娠予想の評価が示されます。 2.重度の子癇前症 この場合の主な治療法は、妊娠34週以上の場合の帝王切開タイプの妊娠の予測です。 この時間の前に、母親と赤ちゃんが安定した、診断されていない、適切な血圧コントロールを有する臨床像を有し、肝臓、腎臓、心臓、または脳機能の障害などの重大な変化がない場合に観察することができる。 圧力が高
胎児の生物物理学的プロフィール(PBF)は、妊娠の第3期からの胎児の健康を評価し、体の動き、呼吸の動き、成長から赤ちゃんのパラメータおよび活動を評価することができる検査である羊水の量および心拍数。 これらのパラメータは、赤ちゃんの神経系の機能と酸素供給の状態を反映しているので重要です。何らかの問題が確認されれば、子宮内にまだ赤ちゃんがいて、できるだけ早く治療を行うことができます。 必要なとき 胎児の生物物理学的プロファイルの検査は、妊娠の合併症のリスクが高い妊娠の場合に特に示され、以下のような状況で起こり得る: 妊娠期の成長が予測よりも低い赤ちゃん。 低羊水の存在; 妊娠糖尿病、高血圧または子癇前症などの妊娠疾患の発症に伴う妊娠; 2つ以上の胎児を伴う複数の妊娠 心臓、肺、腎臓または血液疾患を有する妊婦; 妊娠中の女性は安全上重視されていました。 さらに、医師の中には、たとえ妊娠中の女性に妊娠の危険がある場合であっても、妊娠の成功を確実にするためにのみ胎児の生物物理学的プロフィールを要求する場合がありますが、このプラクティスの恩恵の証拠はありません。 それはどのように行われますか 胎児の生物物理学的プロファイルの検査は、超音波を行い、赤ちゃんを観察し、心拍および血流を検出するセンサーを使用して、産科クリニックで行われます。 テストを行うには、妊婦は軽くて快適な服を着用し、低血糖を避け
興味深い記事
推奨されます
ほとんどの訪問